При атеросклеротических изменениях в сосудах практически останавливается кровоток, из-за чего страдают многие жизненно важные органы. Одним из методов устранения препятствия для кровоснабжения является эндартерэктомия — хирургическое вмешательство, в ходе которого хирург удаляет холестериновую бляшку вместе с внутренним слоем сосуда (интимой). В результате вмешательства восстанавливается кровообращение, а риск фатальных изменений — инсульта с последующей инвалидизацией, летального исхода — снижается в несколько раз.
Содержание:
Когда проводится операция?
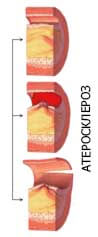
Прямыми показаниями к каротидной эндартерэктомии считаются состояния, при которых наблюдается ослабление кровоснабжения жизненно важных органов. Обычно это происходит, когда просвет крупных сосудов уменьшается на 70% и больше. При такой степени атеросклеротических изменений в составе бляшек наблюдаются не только жировые клетки (липопротеиды), но и затрудняющие их рассасывание вещества: молекулы кальция, соединительнотканные волокна, тромбоциты.
При использовании консервативных методов лечения атеросклеротическое поражение артерий не уменьшается. Напротив, под бляшкой начинаются необратимые изменения сосудистого эндотелия. Он утрачивает эластичность и не способен «подстраиваться» под изменения нагрузок. В результате может произойти разрыв сосуда или отсоединение бляшки с последующим ее продвижением в сердце, головной мозг и внутренние органы.
Сосудистые хирурги склонны назначать эндартерэктомию пациентам, у которых наблюдаются симптомы прогрессирующего атеросклероза:
- повторяющиеся ишемические и транзиторные атаки;
- устойчивая утрата чувствительности частей тела (в том числе нижних конечностей);
- усиливающиеся головные боли при атеросклерозе сосудов головы и шеи;
- развивающаяся атеросклеротическая деменция;
- некроз тканей, устойчивые дисфункции внутренних органов.
В случае, когда пациент не предъявляет жалоб на перечисленные симптомы, специалисты ориентируются на выявленную в ходе диагностики картину. Если в ходе обследования выявлено сужение просвета сосудов на 70%, если в анамнезе за последний год присутствует инсульт, гипертоническая болезнь и поражение сонных артерий, эндартерэктомия проводится в плановом порядке.
В России эндартерэктомию часто назначают пациентам, у которых наблюдается прогрессирование атеросклероза, а консервативная терапия не помогает замедлить рост холестериновых бляшек.
Предоперационная подготовка
 Перед проведением эндартерэктомии сонных артерий и других крупных сосудов врачу необходимо получить максимум информации о локализации холестериновых бляшек, состоянии сосудов, общем состоянии пациента и заболеваниях, которые могут осложнить ход операции и реабилитацию. Для этого за 7-10 дней до назначенного хирургического вмешательства проводится комплексное обследование пациента. В него входят:
Перед проведением эндартерэктомии сонных артерий и других крупных сосудов врачу необходимо получить максимум информации о локализации холестериновых бляшек, состоянии сосудов, общем состоянии пациента и заболеваниях, которые могут осложнить ход операции и реабилитацию. Для этого за 7-10 дней до назначенного хирургического вмешательства проводится комплексное обследование пациента. В него входят:
- стандартные лабораторные анализы крови и мочи — общий и биохимия;
- анализы крови на холестерин и свертываемость;
- дуплексное сканирование (УЗИ) пораженных сосудов;
- ангиографию сосудов, совмещенную с КТ;
- магнитно-резонансная томография (применяется при поражении сосудов шеи и головы);
- электрокардиография;
- рентген грудной клетки.
Помимо этого требуется пройти обследование у гастроэнтеролога, особенно если в анамнезе есть проблемы с желудком. Дело в том, что после операции пациентам потребуется длительный прием антикоагулянтов. Препараты этой группы раздражают слизистые оболочки пищеварительного тракта, а также могут спровоцировать желудочное кровотечение при гастрите и язвенной болезни. Чтобы избежать подобных осложнений, врачу необходимо убедиться в отсутствии проблем с ЖКТ до проведения эндартерэктомии.
Если в ходе обследования выявлены сопутствующие заболевания, которые могут негативно повлиять на результат операции, назначается лечение, а проведение эндартерэктомии отодвигается на более поздний срок.
Виды и этапы каротидной эндартерэктомии
Эндартерэктомия может выполняться под общим или местным наркозом в зависимости от индивидуальных особенностей здоровья пациента. Однако техника операции при любом виде анестезии подчиняется общепринятым стандартам проведения сосудистых хирургических вмешательств:
- Перед началом операции пациент подключается к системам мониторинга сердечной деятельности и жизнеобеспечения (инвазивный контроль АД, насыщение крови кислородом посредством маски или ИВЛ).
- Для осуществления доступа к артерии врач делает надрез длиной до 10 см вдоль кровеносного сосуда. Затем выполняется рассечение подкожной клетчатки и при необходимости мышц.
- С помощью специальных инструментов хирург отделяет сосуд от окружающих тканей и слегка вытягивает его, чтобы иметь полноценный доступ для проведения эндартерэктомии. Хирургические действия выполняются с применением бинокуляров — оптических устройств, увеличивающих изображение операционного поля (места, где будут проводиться манипуляции) в несколько раз.
- После выделения сосуда он либо зажимается с обеих сторон от атеросклеротической бляшки зажимами, либо хирург осуществляет шунтирование — создает дополнительный путь для сохранения кровотока. Второй вариант применяется при каротидной эндартерэктомии чаще, так как остановка кровоснабжения головного мозга может иметь необратимые последствия.
В дальнейшем ход операции зависит от выбранного способа эндартерэктомии.
Классическая эндартерэктомия
 Этот вид эндартерэктомии также известен под названиями прямая и открытая эндертерэктомии. Для ее выполнения на стенке артерии производится продольный разрез в месте расположения бляшки. Хирург производит отслоение интимы сосуда вместе с новообразованием по всей окружности артерии, отделяет и извлекает бляшку.
Этот вид эндартерэктомии также известен под названиями прямая и открытая эндертерэктомии. Для ее выполнения на стенке артерии производится продольный разрез в месте расположения бляшки. Хирург производит отслоение интимы сосуда вместе с новообразованием по всей окружности артерии, отделяет и извлекает бляшку.
Перед наложением швов проводят предварительное кровопускание: врач поочередно ослабляет зажимы, выпуская несколько капель крови. Это необходимо для того, чтобы исключить попадание в просвет артерий пузырьков воздуха. После этого стенка сосуда восстанавливается швом или с помощью заплатки из синтетического материала.
Эверсионная эндартерэктомия
 Этот метод применяют преимущественно при небольшой протяженности бляшки, а также в случае, когда артерия имеет небольшой изгиб и, как следствие, дополнительную длину. В отличие от прямого метода эверсионная каротидная эндартерэктомия происходит путем поперечного рассечения артерии, а не продольного, как при классической прямой операции.
Этот метод применяют преимущественно при небольшой протяженности бляшки, а также в случае, когда артерия имеет небольшой изгиб и, как следствие, дополнительную длину. В отличие от прямого метода эверсионная каротидная эндартерэктомия происходит путем поперечного рассечения артерии, а не продольного, как при классической прямой операции.
В ходе эверсионной каротидной эндартерэктомии слева от врача постоянно должен находиться ассистирующий хирург, который будет помогать с выполнением манипуляций, а именно выполнять выворачивание сосуда в дистальном направлении (внешне это похоже на выворачивание наизнанку чулка). В это время хирург специальной лопаткой совершает циркулярные движения, отслаивая интиму и бляшку.
Завершается эверсионная эндартерэктомия процедурой промывания и ревизией сосуда. Хирургу необходимо убедиться в том, что внутри артерии не осталось отслоенных фрагментов внутреннего эндотелия и частиц бляшки. Для этого просвет сосуда промывается сильной струей физраствора. Если посторонние включения присутствуют, их извлекают и повторяют промывание.
Если устранить отcлаивающуюся интиму не удается, хирург может принять решение о восстановлении (то есть протезировании) части сосуда с помощью синтетических протезов.
По завершении операции врач поочередно проверяет способность культей к пропусканию крови. Если все нормально, концы сосуда сшиваются. Наложение заплат при этом способе проведения эндартерэктомии не требуется.
Послеоперационный период
В течение 2-3 дней после проведения эндартерэктомии пациент остается в стационаре хирургического отделения. В ранний послеоперационный период медицинский персонал внимательно следит за показателями крови и проводит мониторинг артериального давления. Спустя сутки проводят контроль мозгового кровообращения и разрешают больному встать с постели.
На раннем этапе восстановления важно поддерживать умеренную физическую нагрузку: гулять по палате и коридору отделения, самостоятельно ходить в туалет и выполнять гигиенические процедуры. Для восстановления кровообращения и предотвращения образования тромбов в прооперированном сосуде назначают препараты:
- противосвертывающие средства на основе аспирина или гепарина (второй назначают при склонности к тромбообразованию);
- статины для регуляции уровня холестерина в крови (Аторвастатин, Розувастатин и их аналоги);
- гипотензивные препараты (Энап, Ренитек, Квадроприл и другие).
Во время нахождения в стационаре препараты могут вводиться внутривенно или внутримышечно. После выписки средства можно принимать перорально.
Особое внимание следует уделить диете. Без нее послеоперационный период может осложниться ростом показателей холестерина в крови и другими нарушениями. В первые сутки после проведения каротидной эндартерэктомии разрешена только жидкая и легкая пища: куриный бульон, натуральный йогурт, немного протертого некислого творога, минеральная вода без газа. Когда ЖКТ придет в норму, рацион составляют в соответствии с рекомендациями к лечебному столу № 10.
Возможные осложнения
Как любая операция, каротидная эндартерэктомия может иметь осложнения:
- у 1-3% пациентов после вмешательства происходит инсульт;
- у 2-3% пациентов спустя несколько дней после операции обнаруживается рестеноз — повторное сужение прооперированного сосуда;
- у 2-15% пациентов после операции отмечаются неврологические нарушения — онемение лица, шеи или языка, осиплость голоса или изменение его тембра, затруднение глотания.
Риск опасных осложнения каротидной эндартерэктомии возрастает в разы, если пациент продолжает курить.




Отправляя сообщение, Вы разрешаете сбор и обработку персональных данных.
Политика конфиденциальности.